
¿Qué es?
La meningitis es una enfermedad habitualmente infecciosa provocada por virus o bacterias que provoca la infección e inflamación de las meninges -unas membranas que rodean el cerebro y la médula espinal-. Cuando se infectan solo las meninges se habla de meningitis. En algunas ocasiones, la bacteria se introduce en la sangre y se disemina, denominándose sepsis meningocócica. También puede ocurrir que se den ambos problemas a la vez.
Causas
Las causas más frecuentes de la meningitis son las infecciones, que pueden estar provocadas por virus o por bacterias. La más común, y menos grave, es la infección vírica, que generalmente mejora sin que se la administre ningún medicamento al paciente. Sin embargo, las bacterianas son muy graves y pueden llegar a provocar daños cerebrales e incluso la muerte.
En concreto, casi el 90% de los casos de meningitis se producen por infecciones causadas por agentes víricos o bacterianos, dicen desde la SEN.
Además de por las infecciones, la meningitis puede aparecer debido a hongos, tumores, y otros virus como el de las paperas, el VIH, el herpes labial y el genital.
¿Cómo se contagia la meningitis?
El contagio de esta patología se produce a través de la saliva y las gotitas que se expulsan al hablar, estornudar o toser. El contagio a través de objetos no es habitual y ocurre en pocas ocasiones.
La meningitis suele aparecer en otoño y en primavera. En entornos como las guarderías, las escuelas o las residencias puede propagarse con rapidez.
Todas las meningitis son contagiosas. "Cuando se detecta un caso de meningitis bacteriana, los contactos estrechos del enfermo (padres, hermanos, cuidadores...) deben acudir a su médico para que les recete una pauta específica de antibióticos con el fin de evitar el contagio. En España, cuando se produce un caso en una escuela, Salud Pública se encarga de informar del protocolo que debe seguirse", recuerda la pediatra Lucía Galán en su obra El gran libro de Lucía, mi pediatra.
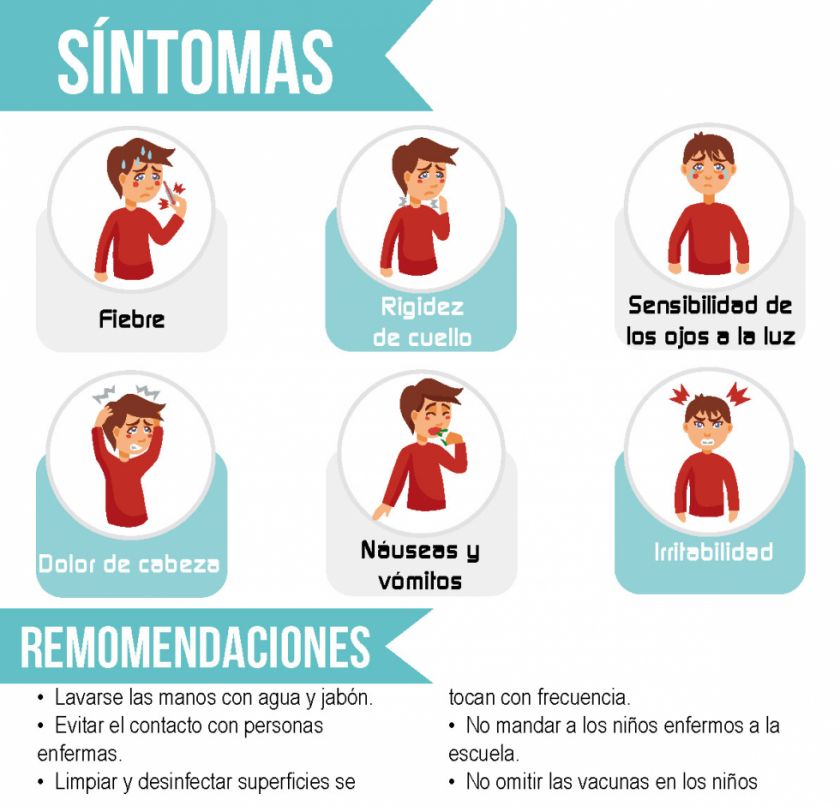
Síntomas
Una vez contagiada, una persona puede tener los primeros síntomas entre los dos y los diez días posteriores al contagio. En ocasiones tiene un comienzo brusco con síntomas similares a los de un catarro o una gripe. Los más frecuentes y que anuncian la gravedad son:
- Fiebre alta.
- Dolor de cabeza intenso.
- Rigidez de la nuca. Esta rigidez consiste en la resistencia de la musculatura cervical a la flexión activa o pasiva de la cabeza, asociada a dolor local.
- Vómitos bruscos. “La mejor forma de explicarlo a las familias es que el paciente vomitaría como lo haría la niña de El Exorcista”.
- Somnolencia.
- Pérdida de consciencia.
- Agitación, delirio y/o convulsiones.
- Manchas de color rojo-púrpura en la piel (petequias que han evolucionado). Estas implican una mayor gravedad.
Marta Fernández Matarrubia, especialista en Neurología de la Clínica Universidad de Navarra (CUN), especifica que en los lactantes (niños menores de dos años) las manifestaciones clínicas pueden ser fiebre alta, somnolencia o irritabilidad excesivas, inactividad, llanto constante y rechazo de la alimentación. Los ancianos pueden presentar solamente alteración del nivel de consciencia, sin fiebre ni rigidez de nuca.
¿Cómo saber si un niño tiene rigidez de nuca? "Si le pides al niño que se mire el ombligo, sería incapaz de flexionar el cuello; las meninges que recubren la médula espinal están tan inflamadas que esa flexión hacia delante le resulta imposible. Si está tumbado en la cama, al poner la mano debajo de su cabeza e intentar doblarla, no podrás, ofrecerá resistencia", explica Galán.
No obstante, Galán advierte de que "cuando tienen fiebre, los niños pueden mostrar una 'falsa' rigidez de nuca. Lo ideal es hacer esta maniobra cuando el niño está sin fiebre y relajado. Si está tenso, también hará una rigidez voluntaria".
La mejor prevención es la vacunación. Hasta hace poco solo existían vacunas contra el Haemophilus influenzae tipo b (Hib), el meningococo tipo A y C y el neumococo, que habían hecho prácticamente desaparecer estos tipos de meningitis en nuestro entorno.
En España, la vacunación para el meningococo C es obligatoria. Esta vacuna estimula la formación de defensas contra el germen. La protección se produce a las dos semanas de la vacunación. Para niños mayores de un año basta con una dosis, pero para los niños de entre 7 y 12 meses son necesarias dos dosis y para los de entre 0 y 6 meses, tres dosis.
La vacunación está indicada en los menores de 6 años y puede provocar efectos secundarios leves, como inflamación y molestias en el lugar de la inyección, fiebre baja e irritabilidad. Está contraindicada cuando existen estados febriles en el momento de la vacunación; si el niño es hipersensible a alguno de los componentes de la vacuna, o en personas inmunodeprimidas.
En 2013 la Unión Europea autorizó la primera vacuna contra el meningococo B y en España fue categorizada como vacuna de uso hospitalario por sus características farmacológicas y su novedad. Desde el 1 de octubre de 2015 la vacuna puede adquirirse en farmacias.
La Asociación Española de Pediatría recomienda la vacuna en lactantes a partir de los 2 meses de vida, además de los casos de algunas personas inmunodeprimidas, para quienes hayan padecido una enfermedad meningocócica anteriormente y en caso de brotes.
Las dosis varían en función de la edad. Si se inicia la vacunación entre los 2 y los 5 meses, se administrarán cuatro dosis; de 6 a 23 meses, tres dosis; de 2 a 10 años, dos dosis; adolescentes y adultos, dos dosis.
Hoy en día existen vacunas contra casi todos los tipos de meningitis bacteriana. La mayoría están incluidas en calendario de vacunación oficial de España, como las vacunas contra el Haemophilus influenzae B, meningococo C y neumococo.
Gracias a ellas la incidencia de las meningitis por estas bacterias ha caído mucho. Recientemente, debido a los movimientos migratorios, han aumentado las meningitis por meningococo W e Y por lo que se ha añadido al calendario oficial la vacuna tetravalente contra meningococo A, C, W e Y.
"Solo se ha sustituido la dosis frente a meningococo C de los 12 años, que consideramos insuficiente porque no protege a los niños menores de esta edad. Finalmente, la mayoría de las meningitis bacterianas son producidas por el meningococo B del que tenemos vacuna, pero solo algunas comunidades como Castilla y León, Canarias y Ceuta y Melilla la tienen incluida creando inequidad y desigualdad entre comunidades", dice Cristina Regojo, presidenta de la Asociación Española contra la Meningitis.
Tipos
Las meningitis se dividen en:
Meningitis víricas
Este tipo tiene un pronóstico leve y en la mayoría de los casos no requiere tratamiento, el paciente se cura por sí solo. No suelen dejar secuelas y no requiere vacuna ni profilaxis.
Meningitis bacterianas
La meningitis bacteriana es grave y requiere la hospitalización del paciente. Puede dejar secuelas cerebrales y llegar a provocar la muerte del paciente, incluso cuando recibe el tratamiento.
Las meningitis bacterianas más frecuentes son:
Meningococo B.
Meningococo C.
Haemophilus influenzae tipo b (Hib).
Neumococo.
Diagnóstico
“En general, podemos decir que la meningitis es una enfermedad muy difícil de diagnosticar en sus fases iniciales, donde el tratamiento sería mucho más efectivo, y fácil de diagnosticar una vez que se ha desarrollado, momento en el que el tratamiento ya es menos eficaz”, explica Roi Piñeiro Pérez, jefe del Servicio de Pediatría del Hospital General de Villalba (Madrid) y miembro del Comité de Medicamentos de la Asociación Española de Pediatría (AEP).
El diagnóstico de la meningitis bacteriana se realiza analizando una muestra de líquido cefalorraquídeo (de la médula espinal). Dicha muestra se obtiene mediante una punción en la la columna vertebral (punción lumbar).
Además, el especialista puede pedir otras pruebas para confirmarlo, como una ecografía o una tomografía axial computarizada (TC) que permitan determinar si existe un absceso responsable de la #meningitis.
Tratamientos
La mayor parte de las personas que sufre una meningitis viral se cura sin problemas.
En la meningitis bacteriana, el tratamiento consiste en cuidados específicos en el hospital y terapia intensa con antibióticos.
Otros cuidados que se le pueden prescribir al paciente son la administración de líquidos por vía intravenosa y medicamentos para tratar lesiones asociadas que pueden aparecer, como el edema cerebral, el shock o las crisis epilépticas.
Es imprescindible el diagnóstico precoz y la rápida asistencia del especialista. En algunos casos la enfermedad evoluciona con gran fuerza o afecta a personas con el sistema inmunitario débil y pueden provocar desenlaces fatales.
Otros datos
Complicaciones y secuelas
Si el diagnóstico de la meningitis se hace tarde o el paciente no recibe el tratamiento adecuado, esta enfermedad puede provocar lesiones y secuelas en el paciente. Las más destacadas son:
Hipoacusia (sordera).
Hidrocefalia.
Convulsiones.
Hemorragia subdural.
Daño cerebral.
Edema cerebral.
Trombosis de senos venosos.
Parálisis de nervios craneales.
Crisis epilépticas.
Choque séptico.
Insuficiencia renal.
Meningitis en época de pandemia por coronavirus
“Las precauciones que se están tomando para evitar contagios de #Covid_19, limitando el contacto social, obligando al uso de mascarilla, y fomentando la higiene y el lavado de manos, probablemente permitirán reducir los casos de meningitis que se producirían en un contexto normal. Además, no es esperable un aumento relevante de meningitis ni encefalitis por el propio coronavirus, ya que aunque podría ser un patógeno oportunista del sistema nervioso, este no es la diana de la infección para el SARS-CoV-2”, señala Santiago Trillo, coordinador del Grupo de Estudio de Neurología Crítica e Intensivista de la Sociedad Española de Neurología.
Según este experto, también es importante destacar durante este periodo de pandemia que "algunos de los síntomas de meningitis son comunes a la enfermedad Covid-19, especialmente la fiebre, por lo que tanto el personal sanitario como la población deben estar alerta para evitar un retraso diagnóstico de casos de meningitis. El tratamiento antibiótico precoz, incluso antes de que se confirme que es meningitis, es fundamental para evitar un desenlace fatal en las meningitis bacterianas”.
Día Mundial de la Meningitis
El #DíaMundialDeLaMeningitis (24 de abril) es la fecha escogida por la Confederación de Pacientes de Meningitis (CoMO) dentro de la semana de la inmunización de la Organización Mundial de la Salud (#OMS) para hacer una llamada de atención e informar cada año sobre esta enfermedad. Cortesía: https://cuidateplus.marca.com/enfermedades/
