Las presentaciones clínicas y las posibilidades terapéuticas actuales.
Introducción
El término "atopia" se deriva de la palabra griega que significa “sin lugar, inusual” e implica una predisposición genética a desarrollar eccema, asma y rinitis alérgica (la fiebre del heno es un subtipo de esto y resulta en rinitis estacional como resultado de reacciones a pólenes de gramíneas o árboles).
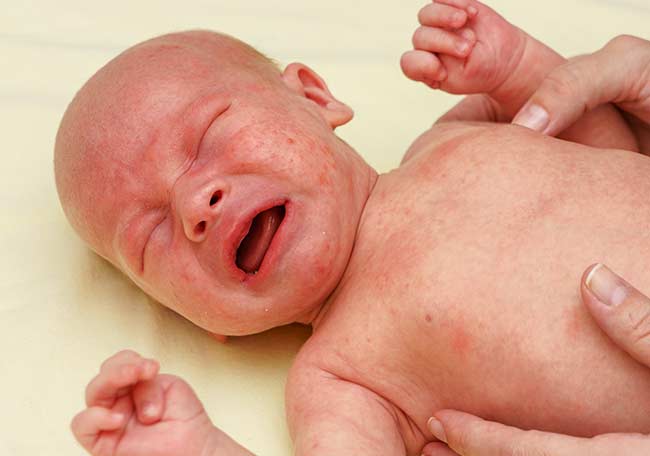
El eccema atópico (EA, también llamado dermatitis atópica) es una enfermedad crónica de la piel, pruriginosa, inflamatoria que afecta al 10-20% de los niños en países desarrollados. Es una condición con recaídas y remisión.
El EA aparece con frecuencia en el primer año de vida, con alrededor del 70% de los bebés y lactantes afectados que experimentan una remisión clínica de todos los síntomas y signos alrededor de los 11 años.
Esta remisión puede no ser permanente ya que muchos individuos recaerán en alguna etapa de la edad adulta, por ejemplo, al desarrollar un eccema irritante en las manos. Las enfermedades atópicas tienen un fuerte componente genético.
Los individuos de familias con atopia tienen una predisposición a desarrollar eccema, asma y fiebre del heno. Muchos niños con EA continúan desarrollando asma y rinitis alérgica, en una secuencia referida como 'marcha atópica'.
Mientras que la enfermedad atópica en general (particularmente el asma) es un poco más común en varones, el EA parece afectar a niños y niñas por igual con algunos estudios que reportan una prevalencia ligeramente mayor en mujeres.
Etiología
> Genética de las enfermedades atópicas
Hay pruebas sólidas que sugieren que los factores genéticos son importantes en la predisposición al EA. Los estudios de gemelos han demostrado una concordancia de enfermedad mucho mayor para gemelos monocigóticos (aproximadamente 50% de concordancia) que para gemelos dicigóticos (15-20% de concordancia).
En la última década, se ha dilucidado la importancia de unos pocos genes de función de barrera críticos. El más importante de estos es la filagrina (FLG). Una mutación de pérdida de función en el gen FLG en el cromosoma 1 predispone fuertemente a la ictiosis vulgar y al eccema atópico. Esta pérdida de la función reduce la integridad de la barrera epidérmica, permitiendo la pérdida de humedad y los alérgenos en el cuerpo.
> Desencadenantes ambientales y efectos epigenéticos: la suciedad es buena, la vida en el interior es mala
Por supuesto, el genoma humano es muy estable. Solo cambia muy lentamente a lo largo de miles de años. Por lo tanto, la genética sola no explica el aumento en la prevalencia de EA observada en las últimas décadas, que debería atribuirse a factores ambientales, cambios epigenómicos o la interacción del genoma con factores ambientales.
Hay muchos ejemplos prácticos. La mayoría de los estudios parecen confirmar que la migración a las economías desarrolladas y a la vida urbana (a diferencia de la rural) aumenta el riesgo de desarrollar y expresar enfermedades atópicas.
Un estudio de migrantes ha demostrado que los niños negros del Caribe que viven en Londres eran alrededor de tres veces más propensos a tener EA que los niños similares que viven en Jamaica.
La «hipótesis de la higiene», que describe la observación de que la prevalencia de asma, la prevalencia de rinitis, la reactividad de la prueba cutánea y los niveles de IgE específicos de alérgenos son a menudo elevado en grupos de población "más limpios", también puede ser válida en el EA. Los estudios han demostrado una mayor prevalencia de EA en grupos socioeconómicos favorecidos.
Los desencadenantes ambientales pueden causar un brote de EA en un niño susceptible y estos no necesariamente tienen que ser un alérgeno. Por ejemplo, irritación de los jabones comunes, el uso de lana al lado de la piel, el sobrecalentamiento nocturno y el contacto con agua y materiales polvorientos puede causar un deterioro en el EA en la infancia.
El uso de jabones y detergentes eleva el pH local de la piel y aumenta la actividad de las enzimas proteasas epidérmicas, que comprometen aún más la barrera de la piel. El Staphylococcus aureus y los ácaros del polvo de la casa generan proteasas exógenas, que deterioran la función de la piel y tienen propiedades superantígenas que estimulan una respuesta inmune.










Leer más...