- Visto: 455
Trabajo de parto prematuro





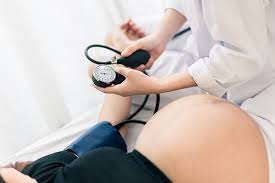
La presión arterial es la fuerza que ejerce la sangre contra las paredes de las arterias. La presión arterial alta, o hipertensión, es cuando esta fuerza es demasiado alta. Hay diferentes tipos de presión arterial alta en el embarazo:
No se conoce la causa de la preeclampsia.
Usted está en mayor riesgo de preeclampsia si:
La preeclampsia puede causar:
Los posibles síntomas de preeclampsia incluyen:
Todos los embarazos implican llevar una vida relajada aunque en algunos casos, especialmente cuando surgen contratiempos o ante trastornos que pongan en peligro a la madre o al bebé, este consejo general se convierte en una prescripción médica.


El reposo relativo en el embarazo consiste en limitar a la madre ciertas actividades físicas que pueden requerir hacer esfuerzo. Por ejemplo se recomienda:
Hay que diferenciar entre reposo total y reposo relativo ya que en el primero la madre debe estar directamente en la cama y sin moverse, mientras que en el segundo la mujer puede llevar una vida prácticamente normal. aunque descansando más y limitando su actividad y esfuerzo físico.
Si tu médico te prescribe reposo absoluto apenas podrás levantarte para ir al baño y volverte a acostar. En algunos casos, las mujeres no pueden darse una ducha solas, o pueden hacerlo únicamente sentadas. También puede llegar a requerir hospitalización.

El reposo absoluto es una medida drástica que solo es necesaria en ciertas situaciones que implican un peligro serio para la salud de la madre y/o su bebé. El reposo absoluto suele prescribirse o recomendarse en fases avanzadas del embarazo en casos tales como:
Aunque es más infrecuente, también pueden darse situaciones de reposo absoluto durante las primeras semanas de embarazo. Las más frecuentes son: hipertensión, sangrado vaginal, anemia intensa, amniocentesis o retraso del crecimiento fetal.
Algunos consejos para sobrellevar de la mejor forma posible el reposo absoluto son:
Hay que diferenciar entre reposo total y reposo relativo ya que en el primero la madre debe estar directamente en la cama y sin moverse, mientras que en el segundo la mujer puede llevar una vida prácticamente normal aunque descansando más y limitando su actividad y esfuerzo físico.
El reposo durante la gestación puede ser clave para prevenir las amenazas de aborto y es imprescindible en situaciones como la placenta previa. En todo caso cada embarazo es un mundo y la recomendación de reposo relativo en el embarazo depende de la causa, del grado de complicación y del momento de la gestación en el que se encuentre la madre.
Algunos casos en los que suele recomendarse reposo relativo en el embarazo son:
Cuando se detecta hemorragia en el primer trimestre se suele recomendar reposo relativo y no mantener relaciones sexuales. Normalmente con descanso suficiente el feto queda fuera de peligro y el resto del embarazo transcurre con normalidad.
Si la hemorragia se da en el segundo o tercer trimestre el tipo de reposo dependerá del origen de la misma y, en algunos casos (por ejemplo por una ectopia del cuello del útero) es posible que ni siquiera precise reposo. Si la hemorragia, independientemente de su origen y momento de la gestación, no se interrumpe, la madre deberá ser hospitalizada.
Las causas pueden ser muchas aunque la mayoría de las veces su origen es una insuficiencia placentaria. En este caso el reposo relativo de la madre ayuda a que el bebé gane peso y se desarrolle con normalidad.
Llevar una vida tranquila y descansar varias horas al día reduce notablemente el riesgo de parto prematuro. Cuando se detecta una amenaza de parto prematuro el reposo relativo en el embarazo es fundamental para evitar la excitabilidad del útero. También ayuda a la relajación de los músculos y disminuye la presión del bebé sobre el cuello uterino.
Si se rompe aguas antes de la semana 35 se aconseja reposo absoluto hasta que llegue el momento de dar a luz.
Si hay sangrado debido a la obstrucción parcial o total del cuello uterino por parte de la placenta (placenta baja, marginal o previa) el reposo debe ser absoluto. Por otra parte, si hay diagnóstico de placenta previa sin sangrado, se aconsejará reposo relativo durante el resto de la gestación.
Mayor riesgo de aborto, parto prematuro y bajo peso de los bebés son relativamente habituales en los embarazos múltiples. En estos casos conviene guardar reposo relativo prácticamente desde el segundo trimestre de la gestación ya que el volumen de la barriga dificulta la realización de tareas habituales.
La preeclampsia se presenta cuando una embarazada tiene una presión sanguínea elevada (hipertensión). Aparece en menos de un 10% de los embarazos y es más habitual en madres primerizas o mayores de 35 años y en casos de embarazo múltiple.
La hipertensión no tratada puede causar en el bebé problemas relacionados con el aporte de oxígeno y de nutrientes, y también es peligrosa para la madre. Cuando la hipertensión se presenta de forma leve puede ser tratada con reposo relativo durante el embarazo y con una dieta baja en sodio. Si es grave, la embarazada deberá ser hospitalizada.

Se realizó una revisión bibliográfica con el objetivo de describir algunos factores de riesgo y consecuencias del embarazo en la adolescencia. Para su desarrollo, se revisaron 25 estudios de diferentes autores, disponibles en la Biblioteca Virtual de Salud, donde se hizo síntesis y análisis de los datos más relevantes. Se describieron factores de riesgo biológicos y psicosociales en el orden individual, familiar y social, como inicio precoz de las relaciones sexuales, temprana maduración sexual, bajo nivel académico, inadecuada educación sexual, desocupación, poca habilidad de planificación familiar, pérdida de figuras significativas familiares, estrés, delincuencia, alcoholismo y predominio del amor romántico, entre otros. Se describieron, además, algunas consecuencias tanto para la madre como para su hijo, como hemorragias, trabajo de parto prolongado, muerte materna y perinatal. Se consideró el embarazo en la adolescencia una preocupación a nivel mundial, con repercusión también en la calidad de vida de la familia y comunidad.

El 19 de mayo se celebra el Día Mundial de la Donación de Leche Humana, es la fecha seleccionada para promocionar esta magnánima acción y explicar sus beneficios para los bebés enfermos y prematuros que por diversas razones no pueden recibir el alimento directamente de sus madres. Además para reconocer y agradecer a aquellas que actualmente o en un momento dado practican o han practicado tan generoso gesto.
Este día surgió en el I Congreso Iberoamericano de Bancos de Leche Humana, que fue realizado en septiembre de 2010, en Brasilia. La institución antes mencionada fue creada como una estrategia para la supervivencia neonatal e infantil que promueve, protege y apoya la lactancia materna; adicionalmente, mediante el procesamiento, control de calidad y suministro de este preciado producto a recién nacidos hospitalizados, contribuye a garantizar la seguridad alimentaria y nutricional del niño prematuro, reduciendo las complicaciones asociadas a su condición y la mortalidad en este grupo de edad.
Durante las últimas décadas se han seguido acumulando evidencias acerca de las ventajas sanitarias de la lactancia materna, sobre la que se han elaborado numerosas recomendaciones. La OMS afirma con seguridad que reduce la mortalidad infantil y tiene beneficios sanitarios que llegan hasta la edad adulta. En general se recomienda su exclusividad durante los seis primeros meses de vida y a partir de entonces su refuerzo con alimentos complementarios al menos hasta los dos años.
Si la mujer tiene un buen estado de salud, su bebé está sano y con adecuado estado nutricional, pero ella posee leche excedente; puede asistir a consulta médica en un Banco de Leche Humana, verificar que sus exámenes sean compatibles (cuadro hemático, VDRL, VIH y serología) y llevar a cabo la donación.
Nos estamos refiriendo a un tema que toca sensibilidades, y se exhorta tanto a profesionales de la salud como a la población en genera,l a que contribuyan en la divulgación de la importancia de un acto que puede parecer sencillo pero es capaz de salvar vidas.
Leer más...